Gastrický bypass
Bypas žalúdka (žalúdočný bypas, angl. gastric bypass) je operačné vyradenie vačšej časti žalúdka, dvanástnika a prvej časti tenkého čreva z pasáže.
Gastrický bypas patrí medzi nejúčinnejšie metódy chirurgickej liečby obezity a s ňou súvisiacich metabolických poruch. Ide o laparoskopickú bariatrickú operáciu, u ktorej sa kombinuje reštrikcia (zmenšenie objemu žalúdka) s miernou malabsorbciou (zmenšením plochy vstrebávania). Miernym malabsorbčným efektom sa zákrok odlišuje od gastrickej bandáže, tubulizácie žalúdka i plikácie žalúdka. Podstatný rozdiel od ostatných uvedených operácií je skutočnosť, že pri gastrickom bypase sa operuje nielen na žalúdku, ale i na tenkom čreve. Zmena trasy požívatiny v tráviacom trakte vedie k zmenám v hladinách viacerých inkretínov, črevných hormónov, s výrazným metabolickým efektom na mnohé interné ochorenia ako je cukrovka 2. typu, metabolický syndóm, dyslipidémia, stukovatenie pečene a ďalšie. To, že operácia sa týka aj žálúdka, aj tenkého čreva, zaisťuje razmanitejšiu a bohatšiu odozvu, vyšší a spoľahlivejší dlhodobý účinok. A o to nám pri liečbe celoživotného ochorenia ide! Dochádza k úprave v zložení miroflóry v črevách, ktorá je u obéznych narušená do tzv disbiózy. Tým sa po operácii zlepšuje funkcia črevnej bariéry proti prenikaniu nežiadúcich elementov do krvenj cirkulácie a znižuje sa chronický zápal, typická známka obezity. Ďalšou prednosťou gastrického bypasu je, že sa nejedná o žiadnu novinku, že sa vykonáva už dlhšie ako 50 rokov a je teda historicky overený v dlhodobom horizonte. Kedysi bol označený za „zlatý štandard“ v bariatrii a v podstate zahájil éru úspešnej a všeobecne akceptovanej operačnej liečby obezity. Podľa spôsobu rekonštrukcie napojenia čreva existuje niekoľko variant gastrických bypasov.
Gastrický bypas Roux en Y
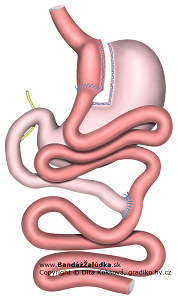
Roux Y Gastrický Bypas (RYGB) je častějšia a zložitejšia rekonštrukcia pasáže pomocov dvoch anastomóz:
- GEA: gastro-entero anastomózy (spojenie žalúdka s črevom) a
- EEA: entero-entero anastomózy (pripojením konca čreva k boku inej časti čreva).
Potrava sa z malej hornej časti žalúdka (tzv. „pouch“) dostáva cez GEA do tenkého čreva, ktoré tvorí tzv. alimentárne, cca 150cm dlhé rameno a spája sa pomocou EEA s biliopankreatickým ramenom, cca 50 cm dlhým, v ktorom tečú iba tráviacie šťavy a žlč. Trávenina putuje ďalej spoločným ramenom, kde je už umožnené trávenie a vstrebávanie živín. Črevo tak tvorí tvar písemna „Y“.
Žaludočný bypass na omega kľučku, t.j. minigastrický bypas
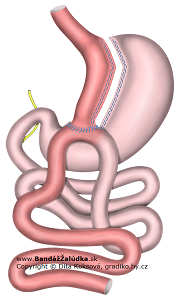
Omega Loop Gastrický Bypas (OLGB) alebo One Anastomosis Gastrický Bypas (OAGB) bol pôvodne označovaný ako Mini Gastric Bypass (MGB). Sú to v podstate synonymá. Jedná sa o jednoduchšiu konštrukciu s jedinou anastomozou (GEA- Gastroentero anastomoza end-to-side, Bilroth II), pri ktorej je tenké črevo stranou napojené na zmenšený žalúdok. Časť žalúdka, cez ktorú prechádza potrava („pouch“), je vytvorená z malého zakrivenia žalúdka (lat. curvatura minor), je úzka a dlhšia ako pri bypase Roux Y (cca 20 cm). Na konci je napojená svojím koncom k boku tenkého čreva („end to side“). Väčšia časť žalúdka je vyradená z pasáže, vrátane duodena a cca 200 cm jejuna, ktoré vedie iba tráviace biliopankreatické šťavy a jejunálnu sekréciu tzv. prívodnou kličkou ku GEA. Tenké črevo tak vytvára tvar písmena „Ω“ (omega). V porovnaní s RYGB je takáto konštrukcia jednoduchšia a operácia trvá kratšie. Tenké črevo nie je prerušené, čím sa znížil počet anastomóz. Nevýhodou je, že žlč a pankreatické šťavy obtekajú cez žalúdok v blízkosti spojenia s črevom.
SASI Bypass t.j. Single Anastomosis Sleeve-Ileal, alebo Sleeve-Jejunal bypass to sú novšie zákroky, pri ktorých je žalúdok zmenšený ako pri Sleeve resekcii, a súčasne je pomocou anastomózy napojený na tenké črevo, takže je zabezpečená včasná expozícia ilea, poslednej časti tenkohio čreva, trávanine. Tým dochádza k priaznivým metabolickým zmenám bez toho, aby bol úplne uzatvorený a úplne vyradený akýkoľvek úsek tráviaceho traktu. Duodenum – na rozdiel od RYGB a OAGB/MGB – je dostupné pre prípadnú endoskopiu a pre vstrebávanie živín. Aj keď nikto nemáme dlhodobé výsledky novej metódy, stáva sa čím ďalej tým viacej populárna.
Účinok
Váhový pokles je výrazný a pri porovnaní s čisto reštrikčnými zákrokmi relatívne stabilný, pretože je založený na zmenenej hormonálnej signalizácii do centrálnej nervovej sústavy. Podstatou bypasu je, že potrava cez žalúdočný pahýľ v podstate rýchle preteká do čreva cz anastomózu, bez toho, aby ju v žalúdku zdržoval pylorus- zvierač. Črevo signalizuje svojou neuro- humorálnou aktivitou do celého organizmu i do nervových center hladu v mozgu naplnenie potravou. Zmenené usporiadanie tráviaceho traktu tak zmení vnímanie jedla, chutí i pachov, usmerní pacientovo potravinové chovanie priaznivým smerom k ľahko straviteľným jedlám, k bielemu mäsu, čerstvému ovociu a zelenine tak, ako to vyhovuje črevu. Malabsorbcia je skôr vedľajším nežiadúcim efektom. Aj tak sa môže dostaviť po niekoľkých rokoch veľmi mierne zvýšenie hmotnosti. Preto i bypass žalúdka je nutné chápať ako „barličku“ ktorá pomôže pacientovi v celoživotnom zápase s obezitou.
Liečba diabetu II typu (DM2T)
Po žaludočnom bypase dochádza k výraznému a dlouhodobému zlepšeniu stavu cukrovky. V odstupe dvoch rokov po operácii zaznamenáva 75–90% pacientov remísiu diabetu (nemusí ďalej užívať inzulín, HBA1c je v norme)5. Zlepšenie glukózovej tolerancie býva pozorované už niekoľko dní po zákroku. Tento metabolický efekt je u bypasu výrazne vyšší, ako po bariatrických operáciách s převažujícim restrikčnýmm efektom, a současne je menej výrazný u tých pacientov, ktorí trpí cukrovkou už dlouhodobo (> 10 rokov). Remisia diabetu po bypasovej operácii je dlhodobá, po 10 rokoch sa pohybuje okolo 40% 1.
Bariatrická-metabolická chirurgia se stáva preto súčasťou liečebných algoritmov podľa doporučení diabetologických odborných spoločností (Internatonal diabetes federation, IDF). Zvažuje sa dokonca využitie metabolického efektu bypasov už u tých pacientov s diabetem 2. typu, ktorí trpia iba obezitou I. stupňa (podľa WHO) t.j. už pri BMI 30– 35 2.
Komorbidity – pridružené ochorenia
Gastrický bypas je jedným zo zákrokov tzv. metabolickej chirugie, do ktorej sa zahŕňajú zákroky na relativne zdravých orgánoch s priaznivými endokrinnými dopadmi na porušený metabolizmus. Popri zlepšeniu cukrovky 2. typu dochádza k zlepšeniu dyslipidémie, hypertenzie, hyperurikemie – dny a roznych prejavov metabolického Reavenovho syndrómu, ale i obštruktivne spánkové apnoe, hypoventilačný Pickwickov syndrómu a gastroesofageálneho refluxu u vätšiny pacientov s týmito komorbiditami.
Mechanizmus
Efekt je komplexný a je sprostredkovaný na viacerých úrovniach – nervovej, mechanickej- restrikčnej a endokrinno-humorálnej. Vyradenie duodena z pasáže vedie k zníženiu nervovej stimulácie mozkových center a ku změnám v produkcii gastrointestinálnych hormónov GIP, GLP, PYY, Ghrelin. Zmenšenie žalúdku pomáha svojim reštrikčným mechanizmom k dodržaniu malých porcií jedla, ktoré sa -anastomózou, umelým spojením- dostáva už priamo do tenkého čreva. Pacienti se odnaučia požívať sladkosti a slané , pretože vysoko koncentrovaný obsah (sladký/slaný) v strave netoleruje dobre tenké črevo a môže u nich spôsobovasť tzv. Dumping syndróm, urychlenie pasáže s návalmi tepla a horkosti so začervenaním, prípadne s hnačkou do 30 min po požití. S odstupom času sa táto citlivosť čreva znižuje, stav sa upravuje. Důležitá je skutočnosť, že operácia vedie k normalizácii disbiózy, t.j. k upraveniu poškodeného zloženia mikrobiómu, ktorý je pozorovaný u obéznych a u diabetikov. To následne zlepší funkciu bariéry čreva proti prenikaniu zložiek mirobómu do organizmu, znižuje sa priepustnosť čreva, tzv. leaky gut. Pri laboratórnom vyšetrení sa ukáže zníženie hladiny zápalových ukazovateľov. Experimenty ukazujú pokles množstva cirkulujúcich metabolitov mikrobioty, ktoré sa můžu dostať priamo do mozgu cez hemato-encefalickú bariéru a ovplyvňovať mozgové centrá hladu a sýtosti. V praxi sa to prejaví zmenou chuťových i čuchových vnemov, ktoré riaznivo ovplyvňujú pooperačnú potravinovú preferenciu a pooperačný jedálniček. Skrátená trasa tráveniny črevom, v ktorom může dochádzať ku vstrebávaniu, vedie k miernej malabsorbcii, ktorá prispieva k vačším váhovým úbytkom a k dlhotrvajúcemu účinku bypasovej operácie, ale vyžaduje celoživotné doplňovanie niektorých zložiek výživy. Multivitamíny je nutné užívať natrvalo, predovšetkým vitamíny B12, D3 a viaceré minerály.
Nežiadúce účinky
Pri dodržaní štandardnej miery gastrického bypasu (150 cm alimentárna kľučka pri Roux Y a 200 cm prívodná kľučka pri bypase na omega kľučku) nedochádza ešte k nedostatku bielkovín a iných makronutrientov, pomerne často dochádza k nedostatku železa, k anémii (chudokrvnosti) a k nedostatočnému vstrebávaniu vápniku s možnou osteoporózou. Preto sú pooperačne nutné doživotné klinické i laboratórne kontroly a doplňovanie multivitamínových preparátov, hlavne železa (Fe), B vitaminov (B1– thiamin, B12), vápniku (Ca) a zinku (Zn). Nejedná se o komplikáciu, ale nežiadúci vedľajší efekt operácie s podielom malabsorbcie.
K peroperačným a poperačným komplikáciám patrí krvácanie, poranenie susedných orgánov a hlavne tzv. leak, t.j. netesnost anastómozy (zošitia dutých orgánov) s následným zápalom pobrušnice. Výška rizika peroperačných komplikácií je nepriamo úmerná skúsenosti operatéra a objemu ním vykonávaných operácií. Podľa medzinárodných skúseností sa k zaručeniu erudície požaduje vykonávanie minimálne 50 bariatrických operácií ročne. Riziko úmrtía do mesiaca od operácie v dôsledku komplikácie gastrického bypasu vykonaného v skúsených centrách udáva Americká spoločnosť bariatrických chirurgov (ASMBS) na úrovni 0.2% až 0.5%. V súbore takmer 500 gastrických bypasov vykonaných v Nemocnici Břeclav sú paradoxne menej časté komplikácie, ako po sleve resekcii, ako po plikáciii či po bandáži žaludku. Väčšinou vykonávame tzv MiniGastrický Bypass, a to s individuálnou dĺžkou vyradeného čreva z pasáže podľa klinickej závažnosti obezity. Menej komplikácií po bypasoch pričítame i selekcii pacientov: pre bypass nie sú vhodní fajčiari /pre riziko komplikácií z vredu v anastomóze/, nespolupracujúci a pacienti vo finančnej núdzi, ktorí by neboli schopní vydržať so suplementáciou multivitamínmi.
V ojedinelých prípadoch bol v posledných rokoch u niektorých pacientov po gastrickom bypase popísaný stav hypoglykémie, nízkej hladiny cukru v krvi v dôsledku extrémne zvýšenej tvorby inzulínu alebo zvýšenej vnímavosti tkanív na inzulín. K podobnému stavu dochádza podľa ojedinelo publikovaných prípadov naozaj iba výnimočne, pravdepodobne podstatne zriedkavejšie ako k iných komplikáciám či úmrtiu. Podobné stavy se vyskytují niekedy i u pacientov, ktorí neboli vôbec operovaní, alebo ktorí podstúpili iné operácie na tráviacom trakte, a nie je preto jasné, či sa vlastne jedná o dôsledok bariatrickej bypassovej operácie alebo je to stav, ktorý s operáciou vôbec nesúvisí. Každopádne by si akákoľvek komplikácia alebo neobvyklá situácia vyžadovala mnohé ďalšie vyšetrenia a prípadne i zákroky. 3, 4
Indikácia
Indikačné kritéria a predoperačné vyšetrenia sú podobné ako pri ostatných bariatrických zákrokoch, no najväčší prínos má operácia pre pacientov s metabolickými komplikáciami alebo s vyšším stupňom obezity. Ak si myslíte, že Vám gastrický bypas môže pomôcť, vyplňte zdravotný dotazník a my Vám po posúdení Vami zadaných údajov bariatrickým chirurgom MUDr. Michalom Čiernym, CSc. odpovieme.
Literatúra:- Silas M. Chikunguwo, Luke G. Wolfe, Patricia Dodson, Jill G. Meador, Nancy Baugh, John N. Clore, John M. Kellum, James W. Maher, Analysis of factors associated with durable remission of diabetes after Roux-en-Y gastric bypass, Surgery for Obesity and Related Diseases, Volume 6, Issue 3, May-June 2010, Pages 254–259, ISSN 1550–7289, 10.1016/j.soard.2009.11.003.
- IDF: Bariatric Surgical and Procedural Interventions in the Treatment of Obese Patients with Type 2 Diabetes: A position statement from the International Diabetes Federation Taskforce on Epidemiology and Prevention
- Foster-Schubert, Karen E: Hypoglycemia complicating bariatric surgery: incidence and mechanisms. Current Opinion in Endocrinology, Diabetes & Obesity. 18(2):129–133, April 2011.
- Goldfine AB, Mun E et Patti ME: Hyperinsulinemic hypoglycemia following gastric bypass surgery for obesity, Current Opinion in Endocrinology & Diabetes 2006, 13:419–424
- Lee, Wei-Jei et al.: Effect of Laparoscopic Mini-Gastric Bypass for Type 2 Diabetes Mellitus: Comparison of BMI >35 and <35 kg/m2 Journal of Gastrointestinal Surgery, 12(5):945–952, 2008–05–01, 1091–255X



